Зеваешь и болит в спине

Боли в спине бывают разного характера – острые и тупые, колющие или режущие, стреляющие и ноющие. Характерная жалоба, которую часто приходится слышать терапевтам и невропатологам – на боль в спине при вдохе. С каким заболеванием может быть связан этот симптом?
Причины

Боль в спине при вдохе встречается при многих заболеваниях. Она может быть отражением патологии органов, расположенных как внутри грудной клетки, так и в брюшной полости. Так называемые отраженные боли не редкость при болезнях печени, желчного пузыря, поджелудочной железы, желудка и кишечника. При этом человеку трудно дышать и даже разговаривать.
Механизм вдоха достаточно сложен. Основную роль в этом процессе играют движения ребер, контролируемые межреберными мышцами, и диафрагмы. Иннервацию этого отдела обеспечивают нервные корешки, исходящие из позвоночника. Поражение любой из этих костных или мышечных структур приведет к тому, что вдох станет болезненным.
Кроме того, изнутри грудная клетка выстлана специальным листком – плеврой, покрывающей легкие, которая чрезвычайно чувствительна к любому воздействию.
Наиболее частые патологии, из-за которых может болеть спина при глубоком вдохе, – это:
- Дегенеративные болезни позвоночника (остеохондроз, протрузии, межпозвонковые грыжи).
- Межреберная невралгия.
- Миозиты.
- Воспалительные заболевания дыхательной системы.
- Болезни желудочно-кишечного тракта, печени, желчного пузыря и поджелудочной железы.
- Почечная колика.
- Опухоли и метастатические поражения в области спины и грудной клетки.
Дегенеративные болезни позвоночника
Остеохондроз, при котором разрушаются межпозвонковые диски – частая причина болей в спине. Особенно характерно это для среднего и пожилого возраста. Протрузии и межпозвонковые грыжи усугубляют процесс, сдавливая нервные корешки и вызывая радикулопатию.
Именно болью в спине при вдохе слева или справа и будет сопровождаться ущемленный нервный корешок. Кроме того, пациент пожалуется, что у него болит спина не только при вдохе, но и болит спина при кашле или повороте тела, даже при громком разговоре. Болевой синдром может сочетаться и с другими неврологическими проявлениями:
- Онемением кожи спины, рук или ног.
- Появлением мышечной слабости в конечностях слева или справа.
- Нарушением двигательной активности.
- Необычными ощущениями – покалыванием, ползанием мурашек, жжением.
Если вдруг возникает боль при глубоком вдохе в сочетании с неврологическими симптомами, необходимо отправиться на прием к невропатологу.
Межреберная невралгия

Межреберная невралгия – это не отдельная болезнь, а симптом, следствие разных патологических процессов. Она проявляется резкой, острой болью по ходу межреберных нервов. Многие пациенты описывают ее как стреляющую, жгучую, очень интенсивную. Боль отдает в лопатку, бок, руку. Часто к появлению межреберной невралгии приводят такие заболевания:
- остеохондроз;
- травма грудной клетки;
- герпетическое поражение;
- опухоли.
Межреберная невралгия возникает не только при ушибах спины. Боль может появиться при неудачном повороте, наклоне туловища. Даже резкий вздох у некоторых людей вызывает болевой приступ. Вследствие таких движений происходит ущемление нервного корешка с развитием радикулопатии.
Герпетическое поражение – нередкая патология. Заболевание вызывается вирусом Herpes zoster и называется опоясывающим лишаем. Вирус герпеса любит нервные сплетения, стволы и корешки и обитает в них. Именно поэтому боль при опоясывающем лишае всегда развивается по ходу нервов, в случае невралгии – по межреберным промежуткам.
Болезнь легко опознать по пузырькам с жидкостью в межреберных промежутках, которые появляются спустя несколько дней от начала боли. Занимается лечением этой патологии невролог или инфекционист.
Миозиты
Почему иногда пациенты жалуются, что у них болит в спине при вдохе и связывают это с переохлаждением? Вероятнее всего, речь идет о миозите.
Миозит – это воспаление мышц. Оно не всегда связано с переохлаждением. Иногда эта болезнь развивается при тяжелой физической работе, длительной нефизиологической позе.
Миозит межреберных мышц будет проявляться болью именно при глубоком вдохе, так как процесс дыхания осуществляется межреберной мускулатурой. Кроме болей в области спины, при миозите может отмечаться патологическое напряжение мышц вследствие их спазма.
Воспалительные заболевания дыхательной системы

Если болит сзади в области спины при вдохе, нужно обязательно подумать о плеврите. При развитии воспалительного процесса в этой зоне листки плевры трутся друг о друга, вызывая резкую боль. Чаще всего такой симптом отмечается при сухом плеврите. В ситуации, когда в плевральной полости накапливается жидкость, болевой синдром будет заметно слабее.
Так как при дыхательных или других движениях трение листков усиливается, боль становится интенсивней. Что приводит к развитию плеврита? Это могут быть разные заболевания:
- Пневмония.
- Туберкулез.
- Опухоли плевры и прилежащих органов.
- Патология пищеварительной системы.
- Уремия (накопление в организме продуктов распада белков).
Пневмония и плеврит могут протекать одновременно, но чаще воспаление плевры является осложнением. Приводят к этим заболеваниям вирусные и бактериальные инфекции. Кроме боли при вдохе, пациент будет жаловаться на кашель с отхождением мокроты, лихорадку, слабость и плохое самочувствие.
Туберкулезный плеврит был частым и серьезным заболеванием до недавнего времени. Однако в последние годы, благодаря успешной противотуберкулезной терапии и своевременной диагностике, эта болезнь встречается намного реже.
Болезни пищеварительной системы

Почему при болезнях пищеварительной системы становится трудно и больно дышать? В медицине существует понятие отраженных болей. Это значит, что при образовании патологического очага в печени боль вполне может отдавать под лопатку, в плечо, шею или спину справа.
Особенно часто это происходит при образовании и движении камней в желчном пузыре. Болевой синдром при этом выражен, усиливается при дыхании. Развитие поддиафрагмального абсцесса в области печени тоже вызовет боли справа в спине, связанные с дыханием. Этот симптом может наблюдаться и при язвенной болезни желудка или двенадцатиперстной кишки.
Заболевания поджелудочной железы – острые и хронические панкреатиты – дают опоясывающие боли, но могут и отдавать в спину, особенно с левой стороны. Взаимосвязь болей при дыхании с пищеварительной системой установить несложно, так как при этом будут наблюдаться характерные признаки:
- тошнота;
- рвота;
- иногда лихорадка;
- вздутие живота;
- понос или запор;
- обесцвечивание каловых масс.
Почечная колика
Прохождение камня по почке и мочеточнику – очень болезненный процесс. И любое движение – даже дыхание – способно многократно усилить боль. Кроме того, неприятные ощущения будут возникать и как рефлекторный ответ, и вследствие раздражения нервов.
При почечной колике может подниматься температура и появляться кровь в моче. Диагноз легко устанавливается при проведении ультразвукового исследования мочевыделительной системы.
Обычно с болью удается справиться при помощи спазмолитических препаратов – Но-шпы, Спазмалгона. В некоторых случаях приходится проводить оперативное вмешательство. После отхождения камня боль в спине при движении и вдохе исчезает.
Опухоли и метастатические поражения

Почему при опухолях или метастазах будет болеть спина при вдохе? Основная причина – это объемное поражение плевры. Механизм развития болевого синдрома будет сходен с таковым при плеврите. Но, кроме этого, опухоли любого органа в грудной клетке способны вызывать боли, усиливающиеся при движении, отдающие под лопатку, в ключицу, область сердца.
Особенностью опухолевых болей является их неизлечимость при использовании обычных анальгетиков. Единственная группа лекарственных средств, способная справиться с такой болью – это наркотические вещества, препараты на основе морфина и его производных.
Боли в области спины при вдохе встречаются при многих болезнях. Иногда с ними легко справиться при помощи обычных мазей или гелей. Но бывает и так, что даже уколы не облегчают состояние. При появлении болей в спине не стоит заниматься самолечением. Лучше обратиться к врачу, который своевременно установит диагноз и подберет нужные лекарства.
Источник
Беспокоит частая зевота и затрудненный вдох. Заключение невролога – остеохондроз грудного отдела позвоночника. Может ли остеохондроз проявляться частой зевотой и затрудненным вдохом? Можно ли избавиться от затрудненного вдоха и частой зевоты?
Ответ
Полный текст вопроса:
Беспокоит частая зевота и затрудненный вдох (проявляется уже в течении многих лет, мне сейчас 40 лет).
Пульмонолог и кардиолог ничего не выявили. Невролог из поликлиники отправила на рентген грудного отдела позвоночника.
На рентгенограммах в 2-х проекциях: сглажен физиологический кифоз, субхондральный склероз, снижена высота диска Th7-Th8. Заключение: остеохондроз грудного отдела позвоночника.
Может ли остеохондроз позвоночника проявляться таким вот образом (частая зевота и затрудненный вдох)???
Невролог прописала магнерот, нейромультивит и аппликатор Ляпко.
Что посоветуете Вы в решении моей проблемы?? Можно ли избавиться от затрудненного вдоха и частой зевоты – причин остеохондроза?
Ответ:
Зевота – это рефлекторный акт, смысл которого в том, чтобы быстро насытить клетки головного мозга кислородом и восстановить их активность.
Поэтому причиной зевоты может быть любое состояние, приводящее к гипоксии (кислородному голоданию) мозга.
Причины зевоты:
- пониженное артериальное давление;
- мышечная гипотония;
- утомление;
- пребывание в душном или накуренном помещении;
- стресс;
- обезвоживание;
- ухудшении работы сердца и сосудов;
- гиподинамия.
Ощущения затрудненного вдоха характерны для остеохондроза грудного отдела позвоночника.
К тому же у Вас есть все признаки остеохондроза, которые не исключают наличия функциональных блокад в грудном отделе позвоночника (ограничение подвижности между позвонками вследствие защитного рефлекторного напряжения мышечно-связочного аппарата).
Такие функциональные блокады в некоторой степени ограничивают экскурсию грудной клетки (что проявляется дискомфортом при вдохе, чувством неполноценности вдоха – затрудненный вдох) и, как следствие, гипоксией.
При затрудненном вдохе и других признаках остеохондроза позвоночника изменения на сприограммах не будут выходить за рамки нормативных значений.
Необходимо также учитывать и другие причины гипоксии мозга:
- состояние крови (реологические свойства или “текучесть”, степень ее вязкости, уровень холестерина);
- состояние сосудов шеи и головного мозга (при остеохондрозе и функциональных блокадах в шейном отделе позвоночника происходит спазм позвоночных артерий и артерий ствола мозга).
Все эти причины нужно учитывать при составлении комплексной программы лечения. Таблетки не решат всех проблем.
При лечении зевоты и затрудненного вдоха Вам понадобится:
- помощь остеопата (мануального терапевта) – остеопатия;
- специальная гимнастика (ЛФК);
- сосудистая и метаболитная терапия для улучшения кровообращения и питания клеток мозга, повышения их устойчивости к гипоксии;
- возможно – изменение или коррекция питания;
- по показаниям – гирудотерапия.
Начать рекомендую с поиска основных причин зевоты и затрудненного вдоха.
Рекомендую Вам провести функциональную диагностику состояния позвоночника и внутренних органов (компьютерный диагностический комплекс “Вертебро” (электроспондилография) и “Терапия”) – проводятся вместе с консультацией врача – невролога.
Категория
Источник
Из статьи вы узнаете бывают ли боли в спине, позвоночнике, пояснице, шее при заражении коронавирусом, причины таких ощущения, сопутствующие симптомы.

Болезненность спины как симптом коронавируса
Боль в спине не относится к специфическим симптомам коронавирусной инфекции. Понять причину болевого синдрома такой локализацией человек самостоятельно не может. Речь идет чаще всего об остеохондрозе, но есть варианты: спондилез, в том числе – деформирующего характера, анкилоз, межпозвоночная грыжа, последствия травмы. Без детального клинико-лабораторного обследования диагноз не поставить. И уж тем более, в последнюю очередь, при болях в спине можно думать о коронавирусе, если отсутствуют его основные проявления: высокая температура, сухой кашель, слабость.
Читайте также: какая температура при коронавирусе у человека?
Однако, если у пациента налицо все признаки пневмонии любого генеза, в том числе – коронавирусного, признаком остроты процесса как раз могут быть боли в спине. Ощущения тут сопровождаются диффузным характером: болит шея, грудной отдел позвоночника, поясница. В воспалительный процесс вовлекаются нервные корешки позвоночника, которые иннервируют все внутренние органы и ткани.
Поскольку коронавирусная пневмония практически ничем по симптомам не отличается от обычной бактериальной или вирусной, нужен тест на коронавирус немедленно. COVID-19 в тяжелых случаях проникает сразу в нижние дыхательные пути, вызывая инфекционное воспаление легочной ткани. Инфильтраты, образующиеся при этом, давят на нервные окончания, провоцируя болевой синдром, ощущается боль в спине. Особенностью ощущений можно назвать иррадиацию боли в пах и бедро.
Причины возникновения болевых ощущений
Боли в спине при коронавирусе могут носить разный характер: жгучие, острые, ноющие. Локализуются ощущения в определенной области или становятся разлитыми. Спровоцировать их способны:
- интоксикация – ответ на циркуляцию в кровотоке коронавирусных токсинов: иммунная система пытается справиться с чужаками, инактивирует их с подъемом температуры, пастозностью тканей, раздражением нервных окончаний, что и вызывает боль;
- повышенная болевая чувствительность: ответ на любое инфекционное начало возникает чрезмерная болевая реакция нервных рецепторов;
- атипичная пневмония (ТОРС – тяжелый острый респираторный синдром): развивается при поражении плевры Ковидом, опасен удушьем, остановкой дыхания, не мыслим без температуры выше 39,5°С, гипергидроза, бледности кожи и носогубного треугольника, болей в спине с иррадиацией в шею, плечо, поясницу и за грудиной;
- патологии внутренних органов: эрозивно-язвенные процессы в системе пищеварения, недостаточность почек, МКБ, нефриты, цистит, патология надпочечников;
- психоэмоциональное перенапряжение: на фоне коронавирусной пандемии у людей растет чувство тревожности, поэтому боль в спине, не имея под собой никаких оснований, периодически беспокоит людей, при этом ее сопровождают симптомы нехватки воздуха, кома в горле, холодной кожи, эмоциональная лабильность, артралгии.
Отличительной особенностью неврогенных болей является невозможность купировать их анальгетиками, но они отлично реагируют на седативные препараты, антидепрессанты.
Сопутствующие симптомы коронавирусной инфекции
При коронавирусе, сила болевого синдрома в спине соотносится с причиной, которая его спровоцировала, от нее же зависит наличие сопутствующей симптоматики:
- загрудинные боли в результате одышки и гипоксии тканей, физических усилий;
- сухой кашель;
- слабость;
- отсутствие обоняния;
- озноб.
Читайте также: бывает ли боль в грудной клетке при коронавирусе без кашля?
Локализация болей в спине – следствие поражения легких Ковидом, поэтому при первых признаках подобной болезненности нужен вызов врача на дом для исключения коронавирусной пневмонии и негативного развития воспаления.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 7 октября, 2020
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
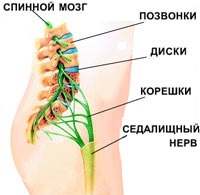
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
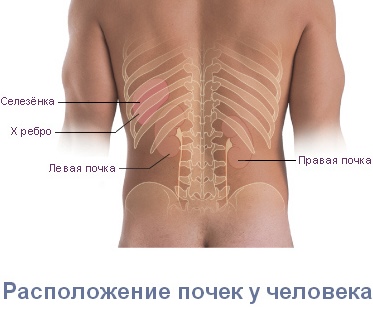
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
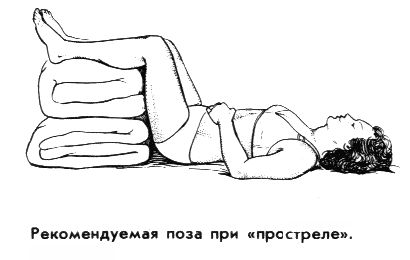
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
