Диагностика и лечение болей в спине

- 25 Ноября, 2018
- Ортопедия и травматология
- Ульяна Романова
Очень многоликим и часто встречающимся симптомом является боль в спине. Лечение (в статье будут рассмотрены его особенности) в случае появления дискомфортных ощущений обязательно. Вот только для того, чтобы его начать, нужно выявить причину появления симптома. Множество заболеваний сопровождается болями в спине, и сейчас будут рассмотрены наиболее распространенные.
Поясничный остеохондроз
Как правило, развивается вследствии соблюдения малоподвижного образа жизни или получения травмы. Также к группе риска относятся люди, чья профессиональная деятельность подразумевает выполнение серьезных физических нагрузок.
Главным симптомом является боль в пояснице. Чем лечить ее – будет рассказано далее, но для начала необходимо отметить, что испытываемые пациентом ощущения делятся на 3 группы. А они, в свою очередь, характеризуют не только симптомы остеохондроза, но еще и признаки. Группы следующие:
- Люмбаго. Это приступообразная боль, возникающая в ответ на поднятие тяжести или резкое движение. Если человек пытается принять другое положение, то ощущения становятся интенсивнее, возможен даже прострел.
- Люмбалгия. Дискомфорт нарастает, боли становятся регулярными. Поражаются межпозвоночные хрящи, мышечные волокна.
- Люмбоишалгия. Боль сопровождается ощущение жара или холода, причем не только в пояснице – дискомфорт возникает также в нижних конечностях.
Кроме этого человек страдает ограничением двигательной активности. Пытаясь осуществить какое-то привычное действие, он испытывает еще более сильную боль. А покалывания, распространяющиеся от поясницы до стопы, ощущаются даже в сидячем положении.
Устранение остеохондроза
Теперь можно рассмотреть и принципы лечения боли в спине. В случае с остеохондрозом, как правило, требуется прием наружных, инъекционных и таблетированных препаратов. Медикаменты помогают остановить воспалительные процессы и устранить боль. Обычно врач назначает такие средства:
- Обезболивающие (анальгетики).
- Хондропротекторы, помогающие восстановить хрящевую ткань. Популярным препаратом является «Хондроксид».
- Миорелаксанты, необходимые для снятия мышечного спазма, возникающего из-за боли.
- Противовоспалительные средства, не содержащие стероидов. Например, «Диклофенак» и «Наклофен».
- Кортикостероиды. Их врач назначает, если другие препараты оказались бессильны.
- Витаминные добавки. Необходимы для укрепления иммунитета.
Также могут быть назначены антидепрессанты и успокоительные средства, помогающие бороться со стрессовыми ситуациями.
Еще, чтобы устранить боль, простимулировать обменно-восстановительные процессы, а также снять мышечные спазмы, понадобится пройти курс физиотерапевтических процедур. Это может быть лазеротерапия, амплипульс, фонофорез, магнитно-резонансная терапия, дарсонвализация, а также диадинамические токи.
После устранения основных болевых симптомов назначают массаж. Это лучшее средство для расслабления напряженной мускулатуры. Хорошо сочетается с посещением сауны и иными разогревающими процедурами.

Межпозвоночная грыжа
Это еще одна причина боли в спине (пояснице). Лечение также обязательно, но перед тем как о нем рассказать, необходимо отметить, что чаще всего грыжа возникает вследствие остеохондроза. Но могут быть и другие причины, среди которых:
- Аномалия развития позвоночника.
- Гипотиреоз, сахарный диабет и другие заболевания дисметаболического характера.
- Ранее перенесенные травмы позвоночника.
- Ожирение.
- Длительное пребывание в одной и той же базе (свойственно для компьютерщиков, автомобилистов и т. д.).
- Нарушение осанки.
В самом начале своего формирования грыжа о себе не дает знать. Но с течением времени возникает боль в спине. Мышечно-тонический и болевой синдромы нарастают, движения ограничиваются. Может также появиться дискомфорт в шее, затруднение при глотании, проблемы с ЖКТ. Часто пациентам становится тяжело ходить и наклоняться.

Лечение межпозвоночной грыжи
При данном недуге рекомендуется консервативная терапия. Она поможет облегчить симптомы, среди которых и боль в спине.
В лечении главное комплексный подход. Вот какие медикаменты могут быть назначены врачом:
- Употребление средств, купирующих болевой синдром. Это «Ибупрофен», «Мелоксикам», «Кетопрофен», «Напроксен» и «Диклофенак».
- Прием миорелаксантов, которые снимают мышечно-тонический синдром. Лучше всего помогает толперизона гидрохлорид.
- Добавление в свой рацион витаминных комплексов (В12, В6, В1), которые необходимы для поддержания нервной ткани в нормальном состоянии.
В случае необходимости могут быть назначены противоотечные средства. Интенсивные болевые синдромы купируют, локально вводя местные анестетики или кортикостероиды. На ранних этапах грыжи эффективны такие средства как «Глюкозамин» и «Хондроитинсульфат» (хондропротекторы).
Если пациент страдает острой формой грыжи, то ему назначат прохождение электрофореза, УВЧ, а также ультрафонофореза с гидрокортизоном. Нередко прибегают к мануальной терапии, грязелечению, рефлексотерапии, электромиостимуляции и т. д.
Но иногда не помогает комплексное лечение. Боли в спине, в пояснице, в шее продолжают мучить пациента. Грыжа развивается, возникают осложнения. Тогда может быть назначена операция. Но такие случаи редки – всего 10-15 %. С хирургией лучше не спешить, так как велик риск развития осложнений (инфицирование или повреждение спинного мозга, спинальный арахноидит, травма спинального корешка, кровотечение).
Костные разрастания
Их еще называют остеофитами. Об их наличии узнать легко – достаточно провести ладонью по позвоночнику. Если он не ровный, словно стрела, а с выступами, то велика вероятность, что это остеофиты. Причины их формирования можно выделить в такой перечень:
- Возраст более 60 лет.
- Деформация надкостной ткани.
- Лишний вес.
- Плохая осанка.
- Регулярные нагрузки на спину.
- Наследственность.
- Плоскостопие.
- Нарушения в работе эндокринной системы.
- Прошлые травмы позвоночника.
- Воспаления в твердых тканях.
- Дистрофические нарушения в хрящах суставов.
Симптомы следующие:
- Ноющая боль в пояснице (о лечении будет сказано дальше). Усиливается во время ходьбы или длительного стояния.
- Ощущение онемения в конечностях.
- Покалывание в ногах.
- Нарушения в работе ЖКТ и мочевого пузыря.
- Головокружение, нередко сопровождающееся потерей координации движения.
- Шум в ушах.
- Частичное ухудшение зрения.
- Затылочные боли, иррадиирущие в руку.
На диагностику лучше записаться при появлении первых симптомов (например, сильной боли в пояснице). Лечение будет начато своевременно, и последствий можно будет избежать. А вот если остеофиты запустить, то костная ткань продолжит разрастаться, и наросты можно будет обнаружить без усилий, на ощупь – так сильно они будут выступать.
Лечение остеофитов
Если костные разрастания уже сформировались, то бороться с ними будет невозможно. Особенно в преклонном возрасте. Но без лечения хроническую боль в спине оставить нельзя, поскольку есть, все-таки, способы, помогающие ее ослабить.
От воспаления, отеков и дискомфортных ощущений помогают такие средства как «Вольтарен», «Диклофенак», «Бутадион», «Аспирин», «Ибупрофен», «Найз» и «Напроксен».
При сильном напряжении мышц показан прием лекарств с содержанием витамина В, кальция, фосфора, магния и никотиновой кислоты.
Обязательна лечебная физкультура и массаж. Умеренная нагрузка помогает нормализовать деятельность мышц, разогнать кровь по отделам позвоночника.
Но это еще не все, что можно рассказать о том, как лечить боль в спине, возникающую из-за остеофитов. Также может быть назначена гирудотерапия, подразумевающая использование пиявок.
Когда состояние обостряется, надо соблюдать постельный режим, забыв о любых нагрузках. Если стадия запущена, может потребоваться хирургическое вмешательство. В ходе операции получится удалить лишний вырост.
Гипертрофия желтой связки
Рассказывая о причинах и лечении боли в спине, необходимо рассказать и об этом недуге. Он характеризуется воспалительными или дегенеративными изменениями, происходящими в желтой связке, из-за чего она существенно утолщается (это заметно на снимках МРТ).
К сожалению, причина данной патологии остается невыясненной. Известно лишь то, что с возрастом в определенной степени утолщение желтой связки является нормой. Но если оно чрезмерно, то есть причины волноваться. К предрасполагающим факторам относят проблемы с позвоночником или травмы.
Утолщение желтой связки чревато болями в спине и пояснице. Лечение подразумевает прием следующих препаратов:
- Противовоспалительные и обезболивающие – «Кетопрофен», «Мелоксикам» и «Диклофенак».
- Уколы глюкокортикостероидов и новокаиновые блокады (обычно это «Гидрокортизон» и «Дексаметазон»).
- Миорелаксанты («Мидокалм» и «Трентал»).
- Витамины группы В.
Также показаны физиопроцедуры, акупунктура, массаж и лечебная гимнастика. Но только не в случае запущенных воспалений или травм.
Панкреатит
Так называется воспаление поджелудочной железы. Оно возникает из-за нарушений, связанных с оттоком желчи, из-за стресса, наследственной предрасположенности, злоупотребления алкоголем, а также жирной и обильной мясной пищи. Часто панкреатит возникает из-за паразитов, живущих в организме человека (стафилококки, сальмонеллы, шигеллы).
Главный симптом панкреатита – это боль. Она локализуется в спине, под ложечкой в верхней части, в правом и левом подреберье. А если поражена вся железа, то ощущения имеют опоясывающий характер.
Кроме этого, пациент страдает рвотой с примесью желчи, икотой, отрыжкой, сухостью во рту. У него может быть повышена температура тела. Среди других характерных симптомов – головная боль, потливость, бледность кожных покровов, шок, учащенное сердцебиение, а также повышенное артериальное давление.
Лечение панкреатита
Эффективная терапия поможет избавиться от всех неприятных симптомов, в том числе и от боли в спине. В лечении панкреатита самое главное – соблюдение щадящей диеты.
Если у пациента заболевание острой формы, то первые 2-3 дня вообще придется ничего не есть. А впоследствии понадобится отказаться от вредной, соленой, острой, пряной, тяжелой и химической пищи. Если говорить о медикаментах, то в терапии обычно используют:
- Раствор хлорида натрия для того, чтобы восстановить водно-солевой баланс.
- «Фестал», «Креон» и «Панкреатин» и прочие ферментные препараты для улучшения работы ЖКТ.
- Витаминотерапия. Из-за ограниченного питания организм получает необходимые ему вещества в недостаточном количестве. Потому важно дополнительно принимать витамины В, C, A, E, C, D и К, а также кокарбоксилазу и липоевую кислоту.
- Растворы электролитов – 10% кальция глюконата (10 мл) и 10 % калия хлорида (10-15 мл).
- Смеси незаменимых аминокислот. Это «Аминосол» и «Альвезин».
При неэффективности этого лечения либо при возникновении осложнений назначают хирургическую операцию (радикальную или паллиативную).
Другие заболевания
Как уже можно было понять из вышесказанного, самыми разными могут быть причины боли в спине. И лечение, разумеется, тоже отличается. Данный симптом также может указывать на наличие следующих недугов:
- Стенокардия, инфаркт миокарда, расслаивающая аневризма аорты, эндокардит инфекционного происхождения. В этих случаях вопрос, касающийся того, как вылечить боль в спине, отходит на задний план, так как первостепенной задачей становится восстановление здоровья сердца.
- Плеврит, пневмоторакс, а также тромбоэмболия легочной артерии.
- Поддиафрагмальный абсцесс, воспалительные процессы в поджелудочной железе, печени, почках.
- Фибромиалгия.
- Ревматическая полимиалгия.
- Сужение позвоночного канала.
- Психогенные нарушения.

Последнее заслуживает особого внимания. Часто лечение боли в позвоночнике оказывается безуспешным, потому что причиной всех физиологических нарушений оказывается стресс. Вот только выявляется это не сразу.
Удивительно, но к психогенным нарушениям, из-за которых может возникнуть боль в спине, относят:
- Эмоциональное напряжение.
- Зависимость от других людей.
- Сложности финансового характера.
- Мысли о возможной потере трудоспособности.
- Уверенность в том, что боль неизбежна (обосновывается тем, что она якобы связана с повседневной деятельностью).
- Попытки избегать болезнь, из-за которой и возникают симптомы. Обосновывается внутренними страхами или нежеланием чувствовать себя «угасающим».
На фоне таких расстройств может возникнуть не только боль в пояснице. Как вылечить подобное состояние? Тут поможет лишь эффективная психотерапия, сочетаемая с приемом препаратов, позитивно влияющих на нервную систему. Их врач подбирает в зависимости от конкретного случая.
Диагностика
Только врач способен определить, какова причина боли в спине и пояснице. Лечение назначить также имеет право лишь он. Обратиться можно к терапевту, хотя лучше сразу к ортопеду, ревматологу или неврологу.
Главный метод диагностики – это рентгенография. Она помогает чуть ли не в прямом смысле слова увидеть причину боли в пояснице. И лечение после ее проведения и изучения результатов, как правило, назначают быстро.
Снимок, полученный этим методом, демонстрирует состояние позвоночного столба и дисков. Врач видит, насколько сильно поражение опорно-двигательного аппарата.
Но если рентген ничего не показал, то делают МРТ или КТ. Полученное в результате данных процедур послойное изображение позволяет детально рассмотреть изменения в мягких тканях и хрящах. Благодаря существованию этих методов необходимость делать контрастное исследование ликворопроводящих путей (оно называется миелография) в современном мире отпала.
Еще может потребоваться проведение мультиспектральной томографии. С ее помощью удается получить поперечное изображение суставов и костей.
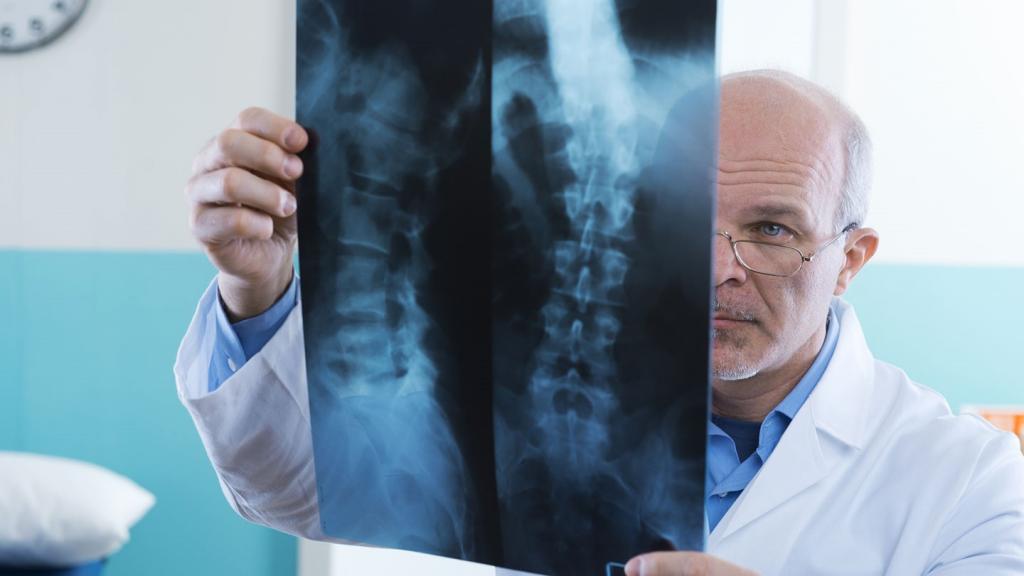
Но все-таки более надежным способом является МРТ. Многие специалисты называют это единственным методом, позволяющим провести комплексную оценку мышечно-скелетной системы. МРТ с намного более впечатляющей точностью выполняет визуализацию мягких тканей. С его помощью удается разглядеть даже нервные волокна, что и говорить о целостности суставной хрящевой ткани.
Обычно перечисленные методы позволяют выявить недуг, из-за которого человек страдает болями в пояснице. Чем лечить его, и какие препараты потребуется применять, также определится на основании полученных результатов.
Но, если дискомфорт, согласно жалобам пациента, сопровождается онемением, судорогами, снижением рефлексов и потерей чувствительности, назначают проведение электронейромиографии. Она позволяет определить, насколько сильно поражены нервы, и даже узнать, какие волокна вовлечены в процесс.
Нередко диагностику дополняют УЗИ. С помощью этого метода можно установить повреждения, имеющиеся в сухожильно-связочном аппарате, а также выявить и оценить внутрисуставные тела, разрывы связок, сухожилий. Ультразвуковая диагностика помогает выполнить сканирование суставов и позвоночника, оценить их состояние. Обычно ее проводят, если у пациента выявлены признаки ущемления нервных окончаний или воспаления тканей.
Профилактика
Выше было многое сказано о возможных причинах боли в пояснице и лечении недугов, ее провоцирующих. Напоследок – пару слов о профилактических мерах. Вот некоторые рекомендации, соблюдая которые удастся не допустить появления дискомфорта в спине:
- Спать нужно на такой поверхности, чтобы физиологические изгибы позвоночника сохранялись даже в горизонтальном положении. Подойдет ортопедический или анатомический матрас.
- Желательно заниматься спортом – легкие тренировки в зале и регулярные походы в бассейн принесут ощутимую пользу.
- Рацион стоит разнообразить грушами, яблоками, топинамбуром, виноградом, клубникой, малиной, чечевицей, салатом, тыквой и фундуком. Эти продукты содержат вещества, укрепляющие межпозвоночный диск.
- Дополнительно следует употреблять кальций, магний и витамины.
- Во время сидения не стоит наклоняться вперед или слишком далеко откидываться. Обязательно наличие опоры под поясницей и шеи.
- Если приходится долго стоять, то желательно менять позу хотя бы немного каждые 10-15 минут, или перемещать с одной ноги на другую вес тела.
Источник
Заболевание опорно-двигательного аппарата
Современные специалисты располагают широким спектром методов диагностики опорно-двигательного аппарата: рентгенография, УЗИ, компьютерная и магнитно-резонансная томография – это далеко не полный перечень доступных технологий.
Перед невропатологом или травматологом не стоит проблема дефицита методик, зато остается задача формирования оптимального алгоритма обследований. Алгоритм диагностики и лечения для каждого пациента составляется индивидуально, на основе собранного анамнеза и симптомов.
В зависимости от происхождения боль в спине может быть охарактеризована как вертеброгенная или невертеброгенная дорсалгия. Другими словами, причина боли может крыться в позвоночнике или не в позвоночнике.
Практика показывает, что медикам приходится иметь дело с вертеброгенной дорсалгией в 9 случаях из 10, когда пациенты приходят с жалобами на боли в спине, поэтому диагностика должна быть направлена на изучение состояния позвоночного столба. При этом боль может быть специфической или неспецифической.
Алгоритм лечения ОДА
Неспецифические боли чаще всего связаны с компрессией корешков спинномозговых нервов. Основных рекомендаций по алгоритму диагностики несколько:
- При первичном опросе и осмотре пациента врач должен обратить внимание на «симптомы угрозы», которые указывают на вероятность наличия серьезной, опасной для жизни патологии. К таким «симптомам угрозы» принадлежат стойкие боли в спине с детского возраста, резкое снижение массы тела, боли на фоне лихорадки, симптомы поражения спинного мозга, немеханический характер боли, когда она не уменьшается в состоянии покоя. Также специалиста должны насторожить жалобы на скованность по утрам и изменения в анализах мочи, крови.
- При выявлении «симптомов угрозы» клинико-инструментальное обследование проводится в обязательном порядке. Если диагностика не подтверждает наличие патологии, боль признается неспецифической
- Если «симптомов угрозы» и корешковой боли нет, дополнительные диагностические процедуры не являются обязательными – терапия может быть назначена без них
- Важно помнить, что методы визуализации часто выявляют дегенеративно-дистрофические изменения в позвоночнике даже у пациентов, которые вовсе не жалуются на боли в спине. Обнаруженные изменения в позвоночнике совсем не обязательно будут причинами возникновения боли
- Методы визуализации рекомендованы в неясных случаях происхождения болевого синдрома, особенно если есть подозрение на наличие опухоли или инфекционного процесса.
Диагностика поврежденного ОДА
Основные методы диагностики
- Рентгенография
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Электронейромиография (ЭМГ)
- Ультразвуковое исследование (УЗИ)
- Ультразвуковое сканирование (сонография)
- Артроскопия.

Базовая оценка поражений скелета и суставов начинается с рентгенографии – этот метод не может визуализировать изменения в мягких тканях, зато дает возможность изучить состояние позвоночного столба и дисков.
Рентгенологическое исследование намного дешевле КТ и МРТ и на первом этапе позволяет сориентироваться, насколько тяжелое поражение опорно-двигательного аппарата имеет место быть.
Основной причиной болей в спине, потери чувствительности, снижения двигательного диапазона считается корешковый синдром. Грыжи, протрузии, остеофиты и другие патологические изменения воздействуют на корешки нервных окончаний, вызывая боли разной степени интенсивности.
Кроме того, болевой синдром может быть связан с травмами, искривлениями, воспалениями, смещением позвонков или их нестабильностью. Все эти патологии поддаются диагностике с помощью рентгенографии, а если этого метода недостаточно, то чтобы определить причину боли, пациенту назначается компьютерная или магнитно-резонансная томография.
Если рентгенологические снимки визуализируют изменения в одних только костях, то полученное с помощью КТ или МРТ послойное изображение дает возможность рассмотреть изменения в хрящах и мягких тканях.
Две эти методики практически вытеснили миелографию – рентгеноконтрастное исследование ликворопроводящих путей.
Выбирая между миелографией и томографией, всегда стоит отдать предпочтение последней, поскольку КТ и МРТ отличаются большей информативностью и точностью.
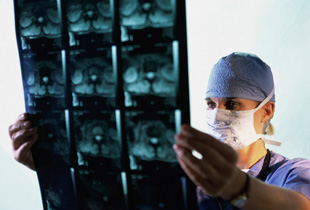
Мультиспектральная компьютерная томография (МСКТ) визуализирует поперечное изображение костей и суставов. Этот метод помогает дифференцировать костные и мягкие ткани, выявить незначительные различия в плотности нормальных и патологически измененных участков.
Магнитно-резонансной томография
И все же МСКТ уступает магнитно-резонансной томографии, которую можно назвать единственным методом комплексной оценки мышечно-скелетной системы. Принципиальное различие между КТ и МРТ заключается в том, что последний метод с большей точностью визуализирует мягкие ткани, с его помощью можно рассмотреть нервные волокна, поэтому МРТ назначается, когда требуется информативная диагностика поражения мышечных и нервных тканей.
В отличие от компьютерной томографии, эта технология позволяет определить переломы без смещения костей. Основное преимущество в случае исследования позвоночника – способность обнаружить нарушение целостности суставной хрящевой ткани. МРТ незаменима, когда речь идет о повреждениях фиброзно-хрящевых структур.
Одна из причин, по которым предпочтение может отдаваться КТ, – более доступная стоимость. Однако нужно помнить: некоторые виды травм и патологий с трудом определяются лучевыми методами. Например, с помощью рентгенографии или КТ крайне редко удается диагностировать контузию кости.
Если боли в спине сопровождаются судорогами, онемением, потерей чувствительности и снижением рефлексов, дополнительно может быть назначена электронейромиография (ЭМГ) – этот метод диагностики позволяет установить степень поражения нервов и с точностью определить, какие именно волокна вовлечены в патологический процесс.
Сонография и артроскопия
В качестве вспомогательного способа диагностика ЭМГ может подсказать, как быстро развивается заболевание и составить прогноз.
Ультразвуковая диагностика (УЗИ) дает возможность установить повреждения сухожильно-связочного аппарата, выявить и оценить свободные внутрисуставные тела, разрывы мышц, сухожилий, связок.
Благодаря непосредственному контакту с пациентом во время УЗИ можно акцентировать внимание на местах наибольшей болезненности. Ультразвуковое сканирование или сонография призвана исследовать состояние позвоночника и суставов, обнаружить патологии сухожилий.
Этот метод сопоставим по эффективности с КТ и МРТ, но стоимость диагностики намного ниже. Ее следует назначить, если есть признаки воспаления тканей или ущемления нервных окончаний.
Реже прочих методов специалисты прибегают к артроскопии – минимальной хирургической манипуляции, которая осуществляется для диагностики состояния суставов.
Через микроразрез в ткани сустава вводится артроскоп. Артроскопия используется еще и в качестве методики лечения межпозвонковой грыжи или тяжелой формы искривления.
Короткие рекомендации по выбору метода обследования | ||
Вероятные причины болей | Визуализация | Дополнительная диагностика |
Опухоль | Рентгенография или МРТ | СОЭ |
Грыжа диска | МРТ | ЭМГ |
Стеноз позвоночного канала | МРТ | ЭМГ |
Компрессионный перелом позвонка | Рентгенография | – |
Синдром конского хвоста | МРТ | – |
Спинальная инфекция | МРТ | СОЭ |
Выраженный неврологический дефицит | МРТ | ЭМГ |
Показатели неэффективности диагностики и лечения
И пациенту, и врачу важно вовремя понять, что выбранные меры не возымели желаемого действия. На это могут указать несколько признаков. Первый – если человек продолжает жаловаться на дискомфорт в области хребта при отсутствии остеохондроза, грыж и протрузий.
Второй признак, указывающий на то, что диагностика и лечение болей в спине были проведены не качественно, – постоянный прием болеутоляющих препаратов при отсутствии тяжелых патологий.
Когда нужно пройти диагностику позвоночника?
- Если боль в спине возникла после травмы (рентгенография, КТ)
- Если боль возникает без видимых причин и внешних воздействий (КТ)
- Если острая боль удерживается дольше 3 дней (рентгенография, МРТ)
- Если слабая боль начинает постепенно усиливаться (рентгенография, МРТ)
- Если болевые ощущения в спине сопровождаются повышением температуры тела, общей слабостью и недомоганием (МРТ)
- Если вместе с болевыми ощущениями отмечается понижение или повышение артериального давления (КТ, МРТ)
- Если боль отдает в левую часть груди, левую руку или левую сторону челюсти (МРТ)
- Если боль возникает после физических нагрузок и определенных движений (рентгенография)
- Если кроме болей в спине отмечается значительная беспричинная потеря веса (МРТ).
Ссылки по теме
- Обзор методов диагностики при хронических болях в спине
- Минимальные требования к первичному медицинскому осмотру, который должен сделать врач, при жалобах на боли в спине
- Магнитно-резонансная томография позвоночника. Виды оборудования, как происходит исследование и как разобраться в МРТ-снимках
- Показания и противопоказания к проведению компьютерной томографии позвоночника.
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
