Может ли от крови болит спина

Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
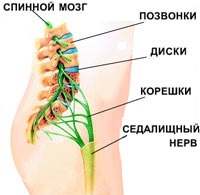
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
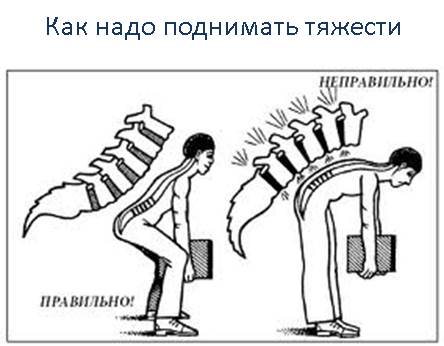
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
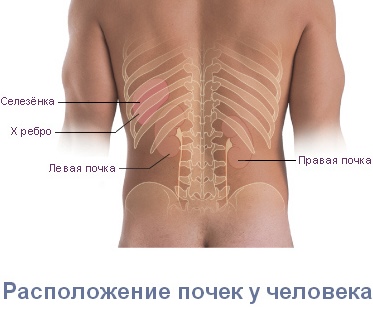
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
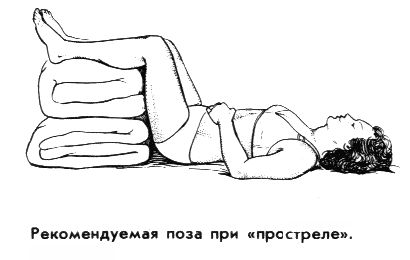
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
До своей врачебной деятельности в качестве онколога я в течении полугода проработала терапевтом. За это время ко мне чуть ли ни каждый день приходил как минимум один больной с болью в спине и просьбой дать ему направление на “магнит” (метод физиолечения, если кто вдруг не знает). На что я с присущим мне упрямством каждый раз спрашивала – а вам рентген позвоночника кто-нибудь делал? Почти каждый второй пациент отвечал мне “Нет, не делали. А зачем? Просто дайте мне направление и не умничайте, девочка!”
Направление, понятное дело, я никому не давала, за что постоянно нарывалась на жалобы, нецензурную брань и даже угрозы… Вот только уже тогда я мыслила как онколог и всегда помнила об одной простой вещи – боль в позвоночнике может быть раком. А если это так, то назначение любой физиопроцедуры без утонения того что же там, не только спровоцирует ускоренный рост вашей опухоли, но и способствует более быстрому развитию метастазов! Онкологи это называют “нагрели”. Так что пока я тщетно беспокоилась за чьё-то здоровье, меня обзывали и всячески отправляли на разборки к заведующей))) Но не об этом сегодня.
В этой статье я хочу рассказать о тех признаках, которые вам помогут заподозрить опухолевую природу боли в позвоночнике, и о том, какая тактика обследования при этом должна быть.
Если говорить про опухолевую природу боли в позвоночнике, то её причинами может быть 3 состояния:
1) Метастазы (к сожалению, это самая частая причина. Рак любой локализации чаще всего даёт метастазы именно в кости, в частности – позвоночник, а потому в первую очередь мы должны исключать эту причину. Зачатую, в принципе какой-либо рак впервые находится уже по такому позднему признаку, как боль в спине, где выявляются метастазы).
2) Множественная миелома (раньше её называли “миеломная болезнь”). Это опухолевое заболевание крови (относится к разделу гематологии), при котором опухоль развивается из B-лимфоцитов и плазмоцитов – клеток иммунной системы. При этом заболевании позвоночник поражается в 80% случаев. При этом в нём формируется мягкотканная опухоль из плазмоцитов, которая медленно, но верно его разрушает.
3) Первичная опухоль позвоночника (первичная – означает, что опухоль изначально образовалась в самом позвоночнике, а не попала туда в качестве метастаза из какого-то другого органа). Это самая редкая причина. За 2 года работы онкологом я ни разу таких опухолей не видела. По крайней мере, именно злокачественных.
А теперь о симптомах. Какие признаки болей в спине должны вас насторожить и помогут заподозрить один из 3х перечисленных ранее вариантов?
1. Характер боли.
Для костной боли, причиной которой является опухолевое поражение, характерен постоянный характер боли. Если такая боль появилась, то она не исчезнет. Она может быть сильнее, или слабее, но как правило, со временем, нарастает.
При метастазах или первичном поражении костной ткани боли при движениях
усиливаются, и утихают, или даже вовсе временно исчезают в спокойном состоянии до следующего движения. При этом чаще боль располагается в пояснично-крестцовом отделе позвоночника.
При миеломной болезни всё с точностью да наоборот. Если перебороть себя и заставить через боль хоть то-то делать (ходить, двигаться, делать лёгкую гимнастику и т.д.), в последующем она наоборот может уменьшиться и хоть полностью и не исчезнет, но останется в таком фоновом режиме, когда уже сильно не беспокоит. Чем меньше движения в жизни больного с миеломной болезнью, тем больше скованности у него появляется, и тем сильнее становятся боли. При этом поражается чаще грудной отдел позвоночника.
2. Время возникновения.
Для опухолевого поражения костей типичны именно ночные боли! Как правило, такая боль либо появляется, либо нарастает в ночное время, что, зачастую, лишает человека и его близких любого сна.
3. Сопутствующие симптомы.
Есть целый список симптомов, которые в совокупности с болью в позвоночнике должны навести вашего лечащего врача на мысль “а не рак ли там?”:
- Повышение температуры тела до 37,0-37,5С, не выше. Обычно такое повышение характерно в вечернее время и само собой проходит в утренние часы.
- Ночная потливость. Это симптом чаще миеломной болезни, когда ночью с вас может сойти семь потов. Но бывает ночной озноб и просто при раке.
- Похудание. Беспричинное снижение массы тела, не связанное со стрессом или диетами. Здесь речь идёт не о 2-3 кг, а о 5-10 кг в течении последних 3-4 месяцев.
- Снижение роста. Зачастую, первым признаком может служить снижение роста больного, когда за счёт разрушение костной ткани позвоночника происходит оседание его позвонков. Наиболее характерен этот признак для миеломной болезни.
- Компрессионный перелом. Иногда при выполнения рентгена позвоночника могут поставить такой диагноз. Если у вас была серьёзная травма позвоночника, к примеру, падение, автомобильная катастрофа и т.д. + возрастной остеопороз, тогда такой перелом объясним. Но если при обследовании по поводу болей в спине вам пишут такой диагноз без травмы – первое о чём должен подумать ваш доктор – а не опухолевое ли это разрушение позвонков?
Если хотя бы один из вышеперечисленных пунктовсопровождает вашу боль в спине – это повод для немедленного обращения к врачу. Замечу, что не стоит сразу же с этим бежать к онкологу! Онколог – это узкий специалист, к которому нужно приходить уже ПОЛНОСТЬЮ обследованным!!!А потому обратитесь первоначально к терапевту или неврологу, пройдите все необходимые обследования, и только после этого, есличто-то будет выходить за пределы нормы, и на то будут определённые показания, доктор сам вас запишет на приём к нужному специалисту.
Минимальный набор обследований, который вам необходимо пройти:
- Общий анализ крови,
- Общий анализ мочи,
- Биохимический анализ крови,
- Флюорография лёгких,
- Рентгенография позвоночника в 2х проекциях,
- Консультация терапевта, невролога.
Уточняющие методы, к которым следует прибегнуть при выявлении патологии хотя бы в одном из обследований:
- Компьютерная томография с контрастным усилением позвоночника,
- Анализ мочи на белок Бенс-Джонса (при подозрении на множественную миелому),
- Консультация онколога (при подозрении на метастазы в кости или первичное поражение костей скелета),
- Консультация гематолога (при подозрении на множественную миелому).
Что ж, надеюсь, я смогла пролить свет на важность обследования болей в спине! Не нужно лечить физиопроцедурами или любыми другими лекарственными средствами то, что ещё не обследовано, даже если вы полностью по каким-то причинам уверенны в вашем диагнозе!!!
Будьте здоровы и берегите себя и своих близких!
———————————————-
Также вам могут быть интересны статьи:
———————————————-
Пожалуй, лучший экс-онколог, Марина Сыскова)
Источник
1630 просмотров
25 октября 2020
Добрый день. Болею коронавирусом уже четвертую неделю. Почувствовал себя плохо 28.09, через 2 дня поднялась температура до 37.4, продержалась один день, потом спала до 36.6. Врач пришел 02.10, взял мазок, мазок показал ковид. Прописал сумамед 1 раз в день по 500 мг+арбидол+гриппферон . Тут же начал принимать антибиотик, температура была 36.6. После 3 дней приема антибиотика (т.е. 05.10) температура поднялась до 37.4, ночью доходила до 38. 07.10 пришел врач, прописал новый антибиотик (левофлоксацин), пил его 2 дня, лучше не становилось, температура держалась 37.4, слабость, боли в спине, мышцах. 09.10 сходил на КТ, КТ показало объем поражения 30% справа и 5% слева. Знакомый врач посоветовал колоть цефтриаксон 2 гр в день вместе с левофлоксацином (по 1 таблетки в день). С 11.10 по 18.10 проколол цефтриаксон+левофлоксацин табл. Всё это время температура была 36.7-37, состояние улучшилось, появился аппетит, пропали боли, появилась бодрость. 19.10 после того, как перестали колоть антибиотики, состояние ухудшилось, температура поднялась до 37-37.3, боли в спине появились и слабость. Тест на ковид, который приходили брать 17.10 оказался положительным. Повторно КТ сделал 23.10 (т.е. через 2 недели после первого), КТ показало положительную ренгенологическую динамику, стадия разрешения (поражение до 25%). Сейчас держится температура 37.3, сильные боли в спине и в груди, ночью появляется чувство удушья. Сатурация в норме, кашля нет. Врач назначил уколы дексаметазона 8 мг/мл 3 дня, говорит, что пневмония затянулась. Читал про дексаметазон очень много плохого, стоит ли мне сейчас его колоть? И какое лечение посоветуете? Сильные боли в спине и в груди связаны с пневмонией, фиброзом?
Уважаемые посетители сайта СпросиВрача! Если Вы ищите детского пульмонолога. – перейдите на страницу консультаций по ссылке и получите исчерпывающий ответ по Вашей проблеме. Любой вопрос можно задать анонимно и без регистрации. Врачи-эксперты оказывают консультации круглосуточно.

Фтизиатр
Здравствуйте, Алексей сколько вам лет? Есть ли сопутствующие заболевания и что сейчас принимаете из препаратов?
Алексей, 24 октября
Клиент
Анна, 31 год, гипертония (давление 135 на 80 нормальное давление)

Фтизиатр
Курс антибиотикотерапии вы прошли в полном объеме . Можете ещё подключить АЦЦ 200мг/3, раза он так же является хорошим антиоксидантом , и поможет иммунитету в восстановлении , если не использовали за время лечения ещё добавил гриппферон спрей в нос по два нажатия в каждый носовой ход 5-6 раз в день
Алексей, 24 октября
Клиент
Анна, сейчас принимаю витамины B6,D3,C,гриппферон,виферон.

Фтизиатр
Добавьте ещё дыхательную гимнастику и АЦЦ . Показаний к назначению дексаметазона на данном этапе я не вижу .

Фтизиатр
Посмотрела анализа ваши , кровь не воспалительная у вас . Гемоглобин повышен эритроциты , пейте больше жидкости . 30мл,/кг веса в сутки чистой воды без газа . Печеночные пробы повышены,как следствие проведенного лечения -фосфоглив 2капсулы -3раза/сут, также Максилак/нормобакт-л, для восстановления микробиоты кишечника после приема антибиотиков

Педиатр
Здравствуйте! Дексаметазон-стоит 3-4 дня поделать Пейте вит Д 3000 ме, вит С 1000гр сут, магне в6 2х2 рд месяц .
местно долгит крем х3 рд
пейте чистой воды без газа 30 гр на кг веса в сутки стабильно
уйдут токсины из организма скорее , восстановится мышечная система , можно массаж грудной клетки

Фтизиатр
По поводу дексаметазона , его назначают , но как правило либо при ухудшении состояния , либо при неблагоприятном прогнозе , т.к. он является иммуносупрессором , за счёт чего влияет на предотвращение развития цитокинового шторма , следствие которого может быть резкое ухудшение состояния,такое как отек лёгких . В данной ситуации у вас я не вижу показаний для его назначения.

Фтизиатр
Состояние которое вы описываете соответствует астеническому синдрому , который возникает после перенесенной вирусной пневмонии . Боли в спине могут быть из-за обострения остеохондроза. Не связаны с поражением лёгких, т.к. сами лёгкие не болят , может возникать болевой синдром при вовлечении в процесс плевры , но судя по описанию вами СКТ , этого не наблюдается

Фтизиатр
Для профилактики возникновения фиброза после пневмонии делайте дыхательную гимнастику по Стрельниковой, надувайте н. Лечение сейчас вам показано общеукрепляющее – витС1000мг+витД2000ед, добавьте Энтеросгель по 1.5 столовой ложки за час до приема пищи и лекарств – он выводит токсины из организма .

Педиатр
Здравствуйте, какие сейчас лекарства принимаете?
Был ли контроль анализов (кровь с лейкоформулой, биохимия :с белок, фибриноген, д-димер, алат, асат) экг нужно сделать.
Вит д 2000ме/сутки, вит с 1000 мг, обильное питье. Гриппферон капать пока отрицательно мазок не придёт, хранить в холодильнике.
Если сейчас температура не выше 38, значит фаза разрешения.
Алексей, 24 октября
Клиент
Екатерина, сейчас принимаю витамины B6,D3,C,гриппферон,виферон.Прикрепил результаты анализа крови и заключения первого и второго КТ. Позже прикреплю сами снимки КТ. У меня возникает вопрос по повторному КТ. Поражение 25 % обоих легких или в сумме, т.к. на первом КТ было расписано левое и правое легкое? Если сохраняются немногочисленные очаги, не могут ли они дать осложнения в дальнейшем?

Педиатр
Нет, на 2м кт суммарное поражение. Положительная динамика идёт процесс выздоровления, очаги слабоинтенсивны, контроль кт через месяц.
После вирусных пневмоний не остаётся фиброз.

Терапевт
Здравствуйте, Алексей.
Динамика по кт положительная, анализы крови не воспалительный.
Ваше состояние сейчас – астенический синдром, который проходить может до 4-8 недель.
По анализу признаки сгущения крови на фоне всего процесса. Необходимо обильное питье – 30 мл на кг массы тела чистой питьевой воды.
Антибиотикотерапия – в полном объёме, показаний для дексаметазона на данном этапе нет.
Витамин д 2000 МЕ ежедневно
Витамин с 1000мг в сутки
Ацц 600 мг 1-2 раза в день 5-7 дней
Увлажнение воздуха в комнате, частое проветривание помещения, дыхательная гимнастика, Пульмосборы пить.
Кровь на ат к ковид, контроль кт через 14-21 день.
Всего доброго!
Алексей, 24 октября
Клиент
Илона, добрый вечер. С чем могут быть связаны сильные боли в груди и спине (в основном слева) и появление чувства удушья (нехватки воздуха)? Такого не было в течении всей болезни. Может ли КТ запаздывать или ошибаться и моё состояние всё-таки ухудшается?

Терапевт
К большому сожалению у очень большого количества людей, болеющих ковид, есть астенический синдром с температурой, затрудненным дыханием, болями в груди и спине. Это нужно просто переждать, нужно время на восстановление. Помогать себе вышеуказанными методами. Это при условии, что с анализами все хорошо и положительная динамика по кт.
Кт запаздывать не может, как и давать ложный результат. + сравнение идёт с предыдущей кт.

Пульмонолог, Терапевт
Температура такая может сохраняться до 3 месяцев и это нормально,не переживайте, это называется астенический синдром. У вас нормальная сатурация, совсем не высокая температура, у вас нет воспалительных изменений в крови, за 2 недели у вас просто отличная динамика по мскт,очень! Вы просто слишком рано его сделали. Вам не нужны ни антибиотики, ни гормоны, не нужно! Боль эта связана просто с фактом наличия пневмонии и интоксикации, острый период прошел, хуже не будет, нет у вас там никакого страшного фиброза, все уходит. Сейчас нужна и важна дыхательная гимнастика, легкие нужно раздышать, можно принимать АЦЦ 600 мг 2 раза в день как антиоксидант для лучшего рассасывания остатков и витамин Д 2000МЕ в сутки, обязательно достаточный питьевой режим, около 2 л жидкости. Все! По мере разрешения изменений боли пройдут, на гимнастике станут меньше. Делайте ее по Стрельниковой. Нет никакой волшебной таблетки для восстановления, тут нужны только ваши усиления, легкие восстанавливаются только при физ.нагрузке
Контрольное мскт не ранее, чем через 1 месяц

Педиатр, Терапевт
Здравствуйте Алексей. Рекомендую обсудить с лечащим врачом прием препарата ГЕНФЕРОН ЛАЙТ СПРЕЙ, комплекс для укрепления иммунитета слизистых дыхательных путей.
С уважением, доктор мед.наук, профессор. Здоровья и удачи.

Пульмонолог, Терапевт
Здравствуйте. Согласна с коллегами, необходимости в уколах дексаметазона сейчас нет, тем более учитывая, что есть гипертония и на фоне этих уколов давление может повышаться. Анализы крови у вас хорошие, кроме признаков сгущения крови. Антибиотик не нужен показаний нет (срб в норме и соэ). Восстановление после ковида длительное, до 3 месяцев бывает. Старайтесь пить побольше воды (из расчёта 30мл на 1 кг вашего веса ежедневно), поддерживайте влажность воздуха в комнате на уровне 50-60 %, делайте дыхательные упражнения (посмотрите в интернете комплексы упражнений по методике Стрельниковой), принимайте магнеВ6 1месяц, витамин Д 2000 Ме в сутки, Ацц 600 мг 2 раза в день 10 дней

Фтизиатр
Здравствуйте, Алексей. Боли в спине и груди связаны с воспалительным процессом, затронуты сосуды средостения.
Судя по симптомам и по слабоположительной динамике на КТ, пневмония у Вас затянулась. От трёх уколов дексаметазона Ваше состояние не ухудшится. Дексаметазон обладает коротким, эффективным противоотечным и противовоспалительным действием на поражённую ткань лёгкого. Трёх уколов достаточно, чтобы активизировать необходимые для рассасывания пневмонии противовоспалительные механизмы. Если воспалительный процесс затягивается, нормальные показатели СОЭ не доказательство процесса выздоровления.
Алексей, 24 октября
Клиент
Елена, благодарю за ответ. Стоит ли мне принимать антикоагулянты, например Эликвис? Адекватная ли дозировка дексаметазона (8 мг/мл ), и какие последствия будут от его приема с учётом моей гипертонии?

Фтизиатр
Алексей, дексаметазон применяется в дозах от 4 мг до 20 мг. То есть, 8 мг для взрослого человека практически минимальна. В данном случае препарат назначается с целью иммунодепрессанта ( подавить агрессию собственного иммунитета, и наоборот, активизировать противовоспалительные реакции организма). В минимальных дозах и при коротких сроках лечения дексаметазон не способствует задержке воды и натрия в организме, т.е. при малых дозах артериальное давление не страдает. Но дексаметазон может способствовать гиперкоагуляции, т.е. повышенному тромбообразованию (правда, тоже в больших дозах и длительном лечении). Но антикоагулянты принимать надо (например Эликвис), тем более что тромбы закупоривают мелкие капилляры и альвеолы лёгких затягивая процесс рассасывания пневмонии.
Алексей, 24 октября
Клиент
Елена, спасибо за ответ. Ещё вопрос, стоит ли принимать противовирусные препараты на данном этапе болезни, например, нобазит, номидес или арбидол, т.к. последний мазок (17.10.20) был положительный и вирус ещё присутствует.

Фтизиатр
Да, Алексей, можно. Желательно противовирусные принимать до стойкго отрицательного мазка ПЦР, или если уже выработанны IgG. IgM показывает стадию болезни (разгар или стихание процесса). Антитела М и G могут ещё долго варьировать. Но IgM будет постепенно снижаться, а G долго оставаться высоким, обеспечивая защиту от повторного заражения.
Алексей, 26 октября
Клиент
Елена, спасибо за ответ. Когда ожидать эффекта от дексаметазона? После первого укола (8 мг/мл) температура даже немного повысилась до 37.4 на несколько часов, сейчас опять 37. Если в течение курса дексаметазона (3 дня) состояние не будет меняться, стоит ли продлить курс (например, до 5 дней) или увеличить дозу до 12 мг?

Фтизиатр
Доброе утро, Алексей. На этот вопрос может ответить только врач, который Вас непосредственно наблюдает. Но обычно дозу не повышают. Сегодня понаблюдайте за собой. Это может быть реакция на новый препарат. Главное, чтобы общее состояние было нормальным.
Алексей, 26 октября
Клиент
Елена, добрый день. Спасибо за ответ. Хотел бы ещё задать вопрос. Получил анализ на антитела к коронавирусу IgM=11.58, IgG=13.15. Можете пояснить их? На какой стадии болезни я сейчас?

Фтизиатр
Здравствуйте, Алексей. Ещё высоковат IgM – острая стадия стихает, но ещё медленно. Но IgG уже выработались, и их много. Так что, вырабатывается противоковидный иммунитет. А острая фаза постепенно сойдёт на нет, IgM снизятся до нормы, но на это может уйти и неделя, и две. Главное, что G уже действуют. То есть, Вы уже по защитой. Как Вы сегодня себя чувствуете?
Алексей, 26 октября
Клиент
Елена, спасибо за ответ. Сейчас состояние такое же, температура 37-37.2, слабость, боли в спине проходят. Вообще, состояние день ото дня меняется, то становится лучше, то потом опять хуже. Укол дексаметазона (8 мг/мл) вообще никак не повлиял на состояние, даже после него температура немного подскочила до 37.4 на несколько часов.

Фтизиатр
Да, это реакция на введение гормона. Но Вы знаете, Алексей, не всегда хорошо, когда организм бурно отвечает, даже положительной реакцией. Это тоже большая встряска для организма, поэтому и дозы лекарств, даже хорошо, эффективно действующих, подбирают с учётом положительного эффекта на минимальной дозе. То есть, лучше медленнее, чем т
