При какой болезни болит спина
Болит у многих спина и очень по-разному, время от времени случается это с большинством взрослых людей. У кого-то боль не свидетельствует ни о чем серьезном, нужно только сделать несколько простых упражнений, чтобы она прошла. У кого-то становится симптомом опухоли, инфекционного поражения или дегенеративных изменений в позвоночнике.
Разобраться, что вызывает боль, какой она бывает и что с ней делать не так уж и сложно.
Причины боли в спине
Почему болит спина? Причины боли в спине разнообразны. Описывать их проще всего, разбив на группы.
- Временные. Синдром наблюдается у здоровых людей на коротком промежутке времени, как результат воздействия неблагоприятных обстоятельств — злоупотребление физической нагрузкой, длительным нахождением в одной позе. Не опасно, просто избавиться.
- Дегенеративные. Появляется в результате изменений в позвоночнике: сместился позвонок, проблемы с межпозвоночными дисками, защемило нерв. Не опасно, но неприятно и отличается долгим течением.
- Инфекционные. Становится симптомом воспалительного процесса, проходящего в самом позвоночнике или в окружающих его мышцах. Опасно, поскольку инфекция влияет на весь организм крайне негативно и может привести к смерти больного.
- Иррадиирующие. Становится симптомом заболевания внутренних органов. Позвоночник не задет, боль только отдается в спину.
- Другие. В эту группу объединяются причины, которые не вошли в первые четыре.
Разбираясь, отчего болит спина, следует разобрать каждую группу отдельно.
Временные боли
Это малочисленная группа, но именно с ними имеет шанс столкнуться любой человек. Причины у них три:
- Неудобное положение тела. Боль в спине становится естественной реакцией на напряжение мышц и неправильный изгиб позвоночника. Боли тянущие, неприятные. Характерны для людей, которые работают сидя несколько часов, не озаботившись обеспечением удобного рабочего места, при длительном нахождении в одной позе.
- Перенапряжение мышц. Если нетренированный человек начнет носить тяжести, займется активной работой или отправиться в спортзал, реакция его мышц и связок будет естественна — на следующий день он будет страдать от боли. Характер её тянущий, усиливается при попытке двигаться. Если продолжать напрягаться, можно довести мышцы до воспаления.
- Беременность. Для того, чтобы ребенок мог выйти по родовым путям, уже в первые месяцы беременности в организме женщины начинает вырабатываться гормон, размягчающий связки. При этом, чем больше срок, тем больше вес ребенка и нагрузка на позвоночник — результатом становятся тянущие постоянные боли, локализованные в пояснице или крестце.

Боли в спине такого рода проходят сами по себе — мышцы восстанавливаются, рождается ребенок, положение тела меняется и все приходит в норму практически без участия больного.
Все, что он может сделать — облегчить свое состояние, обеспечив себе на время покой.
Дегенеративные боли
Такие нарушения функционирования серьезнее, чем временные, и сами собой не проходят. К ним относятся:
- Остеохондроз. Причина — дегенеративные изменения в структуре межпозвоночных дисков. Они теряют эластичность и сплющиваются, в результате чего позвонки становятся менее подвижными, крошатся, меняют форму. Различают, в зависимости от того, какие поражены отделы позвоночника: шейный, грудной, поясничный. Шейный сопровождается болями, отдающими в плечо, мучительными головными болями, головокружением, ухудшением слуха. Грудной отдается в груди, часто настолько сильно, что возникают проблемы с дыханием. При поясничном отдаются в ноги, часто он сопровождается хромотой и расстройствами органов малого таза.
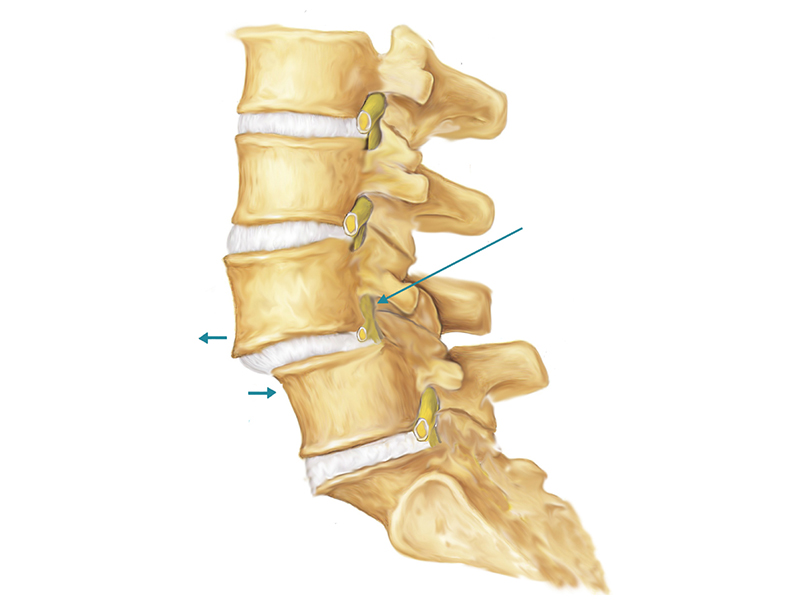
- Межпозвоночная грыжа. Грыжа развивается, когда межпозвоночный диск выпячивается между позвонков. Сначала боль тупая, тянущая, усиливается, когда на диск надавливают позвонки — когда больной кашляет, поднимает тяжести, долго сидит на одном месте. В дальнейшем усиливается, начинает отдавать в конечности, становится острой. Сопровождается слабостью мышц, стремительным изменением осанки в худшую сторону, проблемами с чувствительностью конечностей. Если не лечить, может довести до паралича всего, что ниже защемленного диска.
- Смещение позвонка. Развивается либо из-за врожденной патологии, либо из-за дегенеративных изменений в структуре позвоночника. Локализуется чаще всего в области поясницы, боль постоянная, тянущая, отзывается в ягодицы и ноги.
- Выпадение диска. Становится логичным продолжением развития грыжи позвоночника. Защемленный диск выпячивается настолько, что фактически выпадает со своего места. Для состояния характерна острая боль — больной замирает в одном положении и очень старается не двигаться, чтобы её не усугублять.
- Радикулит. Возникает из-за защемления корешков спинного мозга. Проявляется болями, потом покалывание, онемение, снижение чувствительности вплоть до полной атрофии участка, связь которого с нервной системой обеспечивает конкретный корешок. Именно из-за радикулита возникает люмбаго — сильный болевой синдром, при котором у больного внезапно простреливает спину и он замирает в согнутом положении, не в силах разогнуться.
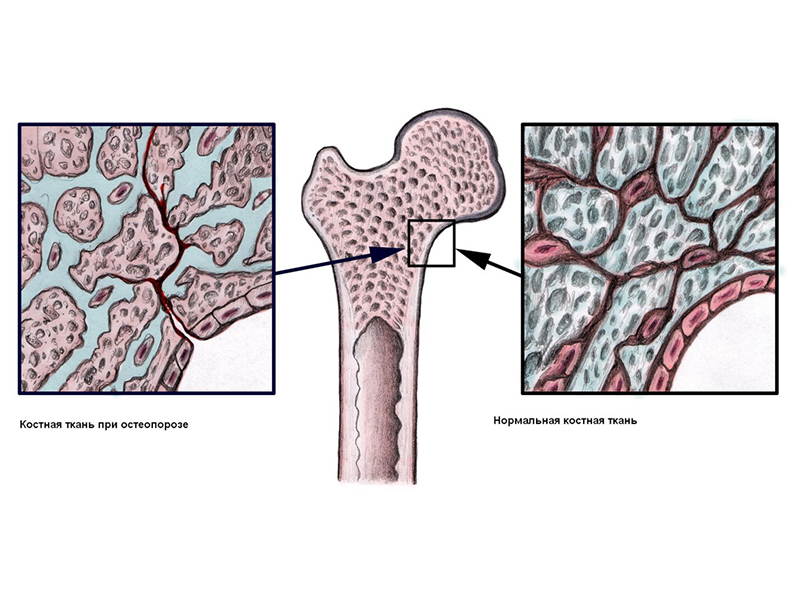
- Остеопороз. Возникает либо из-за старости, либо из-за гормональных нарушений в организме. Костная ткань, в результате влияния болезни, становится менее плотной и теряет свою нормальную структуру. Боли появляются при долгом пребывании в статичной позе или при смене погоды. Их сопровождают изменение осанки, судороги в ногах и чрезвычайная хрупкость костей — любой слабый удар может привести к перелому.
- Болезнь Бехтерева. Заболевание, которое приводит к ослаблению мелких суставов позвоночника, соединяющих отдельные позвонки. Характеризуется постоянной болью, которая усиливается к ночи и становится легче утром.
Дегенеративные изменения носят хронический характер и лечатся по большей части изменением образа жизни и мануальной терапией. Симптоматическая терапия назначается только на время обострений, операционные вмешательства показаны только в отдельных случаях — при остеохондрозе, например, они не помогают.
Инфекционные
Специфических воспалений позвоночника не так много — по большей части синдром возникает из-за инфекционных болезней, которые могут, в принципе, локализоваться, где угодно. Чаще всего это два заболевания:
- Туберкулез. Легочная форма — самая распространенная, но бывает и так, что поражается позвоночник. Боли мучительные, лечение долгое и трудное, часто человек остается по итогам инвалидом.
- Остеомиелит. Поражает костную ткань, надкостницу, костный мозг. Протекает тяжело, с образованием гноя. Боли тянущие, сопровождаются образованием свищей — гнойных ран на теле.

И туберкулез, и остеомиелит сопровождаются повышением температуры, головными болями, слабостью в мышцах, утомляемостью, а часто также тошнотой, рвотой, поносом — все это классические симптомы инфекции. Лечение им требуется незамедлительно, поскольку чем более ранняя стадия — тем оно будет эффективнее.
Иррадиирующие
Заболевания внутренних органов также могут стать причиной развития болей. При этом боль не усиливается и не уменьшается от изменения положения тела, а также сопровождается четкой симптоматикой, указывающей на конкретный орган.
- Почки. Самый частый вариант, чаще всего при воспалительных заболеваниях либо при камнях. Боль опоясывающая, на уровне поясницы, сильнее сзади, не зависит от движения. Сопровождается частыми позывами к мочеиспусканию, насыщенным желтым цветом мочи или кровью в ней же, повышенной температурой. Иногда встречается в виде почечной колики — острая резь с одной стороны спины.
- ЖКТ. При язве или гастрите боли могут отдаваться в спину. Характер ноющий, возникают либо вечером, когда человек отходит ко сну, либо когда он голоден, либо непосредственно после еды. Сопровождаются классическими симптомами расстройства желудка и кишечника — вздутием, повышенным образованием газов, тошнотой, запором или поносом. Иногда добавляется изжога и кровь в кале — черная, если у больного язва желудка, черная, если язва кишечника.
- Гинекология. У женщин боли тоже носят ноющий характер, располагаются немногим выше поясницы. Сопровождаются нарушениями менструального цикла, выделениями необычного цвета и консистенции с неприятным запахом, проблемами при половом акте, иногда повышенной температурой.
- Легкие. Боль колющая, в грудном отделе, усиливается на вдохе, ослабевает на выдохе. Сопровождается одышкой, поверхностным, учащенным дыханием, симптомами кислородного голодания — утомляемостью, головокружениями, обмороками.
- Сердце. Боль колющая, тоже в грудном отделе, может отдаваться в плечо и руку с левой стороны. Сопровождается аритмией или тахикардией, учащенным дыханием, головокружением.
В этом случае болевые синдромы легко связываются с внутренними органами, поскольку при обычных болевых ощущениях в спине никаких дополнительных симптомов не наблюдается.
Другие
К этой группе относятся такие патологии, как злокачественная опухоль и травмы спины, которые не вошли в предыдущие. Для них характерны разные симптомы:
- Опухоль. Рак в области позвоночника встречается исключительно редко — тогда оказывается поражен либо костный мозг, либо костная ткань. Чаще спина оказывается пронизана метастазами, и тогда, кроме основной симптоматики больной страдает ещё и от сильнейших болей в спине.
- Травма. Падение, удары и другие травмы оставляют гематому, иногда перелом ребер или даже самого позвоночника. И симптоматика, и лечение очень зависят от характера травмы, от того, на какой позвонок она пришлась, от того, насколько молод человек. Чаще всего последствия варьируются от «просто дождаться, когда сойдет синяк» до «лечь в больницу и долго ждать, пока кости срастутся».
В любом случае, эти причины серьезны и требуют визита к врачу, диагностики и лечения.
Виды боли
Боль в спине бывает разная — часто предположить, в чем проблема, можно просто по её характеру. Бывает:
- сильная, тянущая — характерная для дегенеративных изменений, либо, если сопровождается симптомами, для заболеваний сердца и легких;
- острая — возникает при радикулите, выпадении позвонка, почечных коликах и инфекционном поражении, часто сопровождается повышением температуры;
- ноющая — чаще всего вызываются мышечным напряжением (и тогда мышцы при пальпации твердые, сведенные), но может свидетельствовать и о дегенеративных изменениях не в стадии обострения, если боли в спине постоянные;
- иррадиирующая — симптомы боли в спине сопровождаются симптомами со стороны других органов, боль не меняет интенсивности ни в зависимости от положения тела, ни в зависимости от времени суток.
Если болит спина, боль красноречиво говорит о том, что именно поражено. Иногда не нужно даже визита к врачу и можно разобраться самостоятельно.
Что делать при боли в спине?
Существует ряд случаев, когда идти к врачу не обязательно:
- если это заболевание хронического характера и больной сталкивался с ним не раз;
- если боли возникли в результате мышечного перенапряжения;
- если больной просто сидел в неудобной позе и может четко связать с этим боль.
В таких случаях достаточно держать болящее место в тепле (можно замотать его шарфом), избегать неудобных поз и пить витамины — они помогут организму восстановиться быстрее.
Немедленно записываться к врачу или вызывать его на дом, нужно, если:
- боль появилась после травмы;
- боль сопровождается потерей чувствительности спины или конечностей;
- боль не проходит за несколько дней или даже усиливается;
- её сопровождает повышенная температура и другие симптомы инфекции;
- боль не проходит, даже если лечь и расслабиться;
- боль сопровождают дополнительные симптомы — тахикардия, одышка, проблемы с мочеиспусканием, запор или понос.

Врача также следует посетить, если боль в спине мучает ребенка либо пожилого человека старше пятидесяти лет.
Диагностика
Диагностика проходит последовательно — после консультации, на которой врач расспрашивает больного о симптомах и проводит пальпацию, проводятся разнообразные обследования, чтобы понять, что могло привести к боли в спине.
Среди них:
- общие анализы крови и мочи — позволяют составить представление о состоянии организма, а также выявить инфекционное заражение, если оно есть;
- рентген — подходит для обнаружения опухолей и туберкулеза, позволяет составить представление о форме позвоночника и его искривлениях;
- УЗИ и МРТ — применяются, чтобы получить максимально подробную картину позвоночника.
После получения результатов обследования, врач уже может предполагать, что стало причиной такого состояния и назначать более специализированные анализы. Биопсию, которая покажет, какие проходят процессы в тканях, неврологические тесты, показывающие глубину поражения, инфекционные посевы, выявляющие возбудителя.
В результате круг сузится настолько, что причина такой патологии станет очевидна и можно будет переходить к лечению.
Лечение боли в пояснице
Боль в спине лечат комплексно, с применением наиболее эффективных способов. Так, для лечения дегенеративных изменений, используют:
- Препараты, купирующие острые болевые проявления. Это либо таблетки и инъекции, либо мази — преимущественно противовоспалительные. Иногда их дополняют согревающие мази.
- Мануальная терапия. При дегенеративных изменениях — самый действенный способ уменьшить причины, результатом которых является боль. Способствует питанию костной ткани — так идеальным дополнением становится при терапии остеопороза. Улучшает кровоток, обеспечивает приток кислорода и питательных веществ в область нервов, разминает и расслабляет мышцы, помогает хотя бы частично вправить позвонки. Однако есть и противопоказания (например, обострения, воспалительные заболевания, рак, сердечно-сосудистые болезни), потому перед тем, как идти к массажисту, нужно сначала обратиться к врачу.
- Изменение образа жизни. Нагрузка на позвоночник есть постоянно, но во власти человека её уменьшить. Ортопедические матрас и подушка, ношение корсета во время обострений, умеренная физическая активность каждый день, прием витаминов — все это эффективнее, использование препаратов с ежедневными инъекциями.
- ЛФК. Основа борьбы с дегенеративными изменениями. Позволяет расслабить спину, улучшить осанку, повысить общий тонус организма. В идеале — больной должен заниматься каждый день.
А вот лечение других причин требует более сложного подхода:
- инфекционные заболевания лечат сложным сочетанием антибиотиков, противовоспалительных и других препаратов с санаторным лечением;
- заболевания внутренних органов лечат, устраняя причину, а при наличии в спине болевого синдрома начинают лечение препаратом с противовоспалительным и обезболивающим действием;
- при раке применяют химиотерапию, лучевую терапию и оперативное вмешательство;
- при переломах накладывают гипс и используют противовоспалительные препараты;
- при беременности прописывают поддерживающий пояс и рекомендуют осторожно обращаться со спиной.
В любом случае, боль в спине требует консультации у врача, который точно знает, каким при наличии болевого синдрома начинают лечение препаратом.
Профилактика
Считать, что боли в спине возникают исключительно у тех, кто не занимается своим здоровьем, неправильно. Но все же профилактика значительно уменьшает шанс от неё пострадать. Правила просты:
- Одеваться по погоде, чтобы переохлаждение не сказалось на мышцах и не привело к снижению иммунитета.
- Не поднимать тяжести, а если другого выхода нет, делать это плавно, а не рывком.
- По возможности не нагибаться за вещью к полу, а опускаться на корточки.
- Правильно питаться — ожирение один из факторов, приводящих к проблемам со спиной. Для этого есть больше белого мяса, свежих овощей и фруктов, натуральных продуктов, молока. Уменьшить потребление сладкого, простых углеводов, жареного, соленого, перченого. Не переедать и не злоупотреблять фастфудом. Полезно также, если время работы позволяет, есть по часам, в одно и то же время каждый день.
- Не пренебрегать физической активностью — сидя на одном месте, укрепить организм нельзя. Достаточно будет получасовой прогулки каждый день. Хорошо также сказываются плавание и езда на велосипеде.
- Внимательно проходить плановый медосмотр каждый год — посещение невролога поможет определить, если позвоночный канал начинает искривляться.
- Следить за осанкой, если работа сидячая, каждые полчаса вставать и минимально разминаться.
Боль в спине возникает у всех в разные периоды жизни. Если вовремя посетить врача, пройти диагностику и начать лечение, болезнь не успеет прогрессировать и будет вылечена — или хотя бы остановлена в развитии на самой ранней стадии.
Главное — не переживать её на ногах.
Источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
P.S.: Лечение разберем в отдельной статье.
Физиология
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Неужели грыжа никогда не вызывает боль?
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Как это распознать?
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Но почему же болит спина, если грыжи/протрузии не виноваты?
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
Как распознать?
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
Дополнительная диагностика
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Как распознать?
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Дополнительная диагностика
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Как распознать?
Уже писала выше.
Дополнительная диагностика
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Когда боль в спине должна насторожить?
Существует система “красных флагов” ???? – симптомов, которые должны вызвать у врача диагностическую настороженность:
Жалобы ????
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
Анамнез (история жизни и заболевания) ????
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
Осмотр ????
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Лабораторная диагностика ????
- повышение СОЭ, СРБ, необъяснимая анемия, коагулопатия, тромбоцитопения.
Лечение ????
- отсутствие положительного эффекта от консервативного лечения пациента в течение 4-6 (!!!) недель.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
Нужно ли делать МРТ при боли в спине?
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд “на всякий случай” и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ????, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
А теперь подробно о лечении.
Источник
